Розацеа на лице — хроническое воспалительное заболевание кожи, которое всё чаще диагностируется не только у женщин, но и у мужчин. Покраснение, сосудистая сетка, чувство жжения, повышенная чувствительность кожи — первые сигналы, которые нельзя игнорировать. На ранних стадиях заболевание можно корректировать быстрее и мягче, а вот затянутое обращение может привести к развитию папуло-пустулёзной формы (с гнойничками) и стойким эстетическим изменениям кожи.
Важно понимать: розацеа — не косметический дефект, а заболевание, требующее профессионального подхода. Самолечение агрессивной косметикой, частое использование скрабов, спиртовых тоников или процедур без назначения врача нередко только усугубляют состояние кожи.
В Blvck Clinic розацеа рассматривается как комплексная дерматологическая проблема, требующая деликатного и поэтапного лечения. Чтобы избежать осложнений и перехода заболевания в более тяжелые формы, терапию нужно начинать как можно раньше — уже при появлении первых признаков сосудистой реакции, стойкого румянца и покраснений на щеках, носу, подбородке или лбу.
Важно понимать: розацеа — не косметический дефект, а заболевание, требующее профессионального подхода. Самолечение агрессивной косметикой, частое использование скрабов, спиртовых тоников или процедур без назначения врача нередко только усугубляют состояние кожи.
В Blvck Clinic розацеа рассматривается как комплексная дерматологическая проблема, требующая деликатного и поэтапного лечения. Чтобы избежать осложнений и перехода заболевания в более тяжелые формы, терапию нужно начинать как можно раньше — уже при появлении первых признаков сосудистой реакции, стойкого румянца и покраснений на щеках, носу, подбородке или лбу.

Почему появляется розацеа на щеках и лице?
Точные причины появления розацеа до конца не изучены, однако современные исследования подтверждают: заболевание формируется под влиянием совокупности внутренних и внешних факторов. В дерматологии этот процесс называют мультифакторным — когда несколько механизмов одновременно запускают хроническое воспаление кожи и сосудистые изменения.
Основные причины развития розацеа:
Факторы, провоцирующие обострение розацеа:
Основные причины развития розацеа:
- Генетическая предрасположенность. Наследственные особенности сосудистой реакции и иммунного ответа организма повышают риск заболевания. Чаще розацеа встречается у людей со светлой кожей (I–II фототип), склонной к покраснениям.
- Сосудистые нарушения. Ослабление стенок капилляров и повышенная сосудистая реакция на внешние раздражители приводят к стойким покраснениям (эритеме) и формированию купероза.
- Нарушения со стороны ЖКТ. Гастрит, дисбактериоз, гастроэзофагеальный рефлюкс, проблемы с желчным пузырём часто сопровождаются розацеа. Доказана связь заболевания с бактерией Helicobacter pylori.
- Клещ Demodex. Подкожный клещ сам по себе не вызывает розацеа, но при нарушении барьерной функции кожи и снижении местного иммунитета может провоцировать воспаление и утяжелять течение болезни.
- Гормональные изменения. Дисбаланс половых гормонов, заболевания щитовидной железы и надпочечников могут ухудшать состояние кожи и усиливать покраснение.
Факторы, провоцирующие обострение розацеа:
- Перегрев и перепады температуры. Баня, горячий душ, жара, ветер, резкие смены температуры усиливают приток крови к сосудам и провоцируют воспаление.
- Питание-триггер. Алкоголь, кофе, острые блюда, копчёности, шоколад, цитрусы и кисломолочные продукты могут вызывать сосудистые реакции и покраснения.
- Стресс. Эмоциональное напряжение усиливает вазодилатацию (расширение сосудов), что проявляется приливами и усилением эритемы.
- Неправильный уход за кожей. Использование агрессивных скрабов, спиртовых тоников, кислот без контроля врача ухудшает течение розацеа.
- Вредные привычки. Алкоголь и никотин усиливают сосудистые нарушения и воспаление кожи.
Симптомы розацеа: как проявляется заболевание?
Розацеа развивается постепенно, и её признаки отличаются в зависимости от стадии и формы течения. На ранних этапах заболевание может маскироваться под обычное раздражение или «чувствительную кожу», поэтому важно знать характерные симптомы, чтобы вовремя начать терапию.
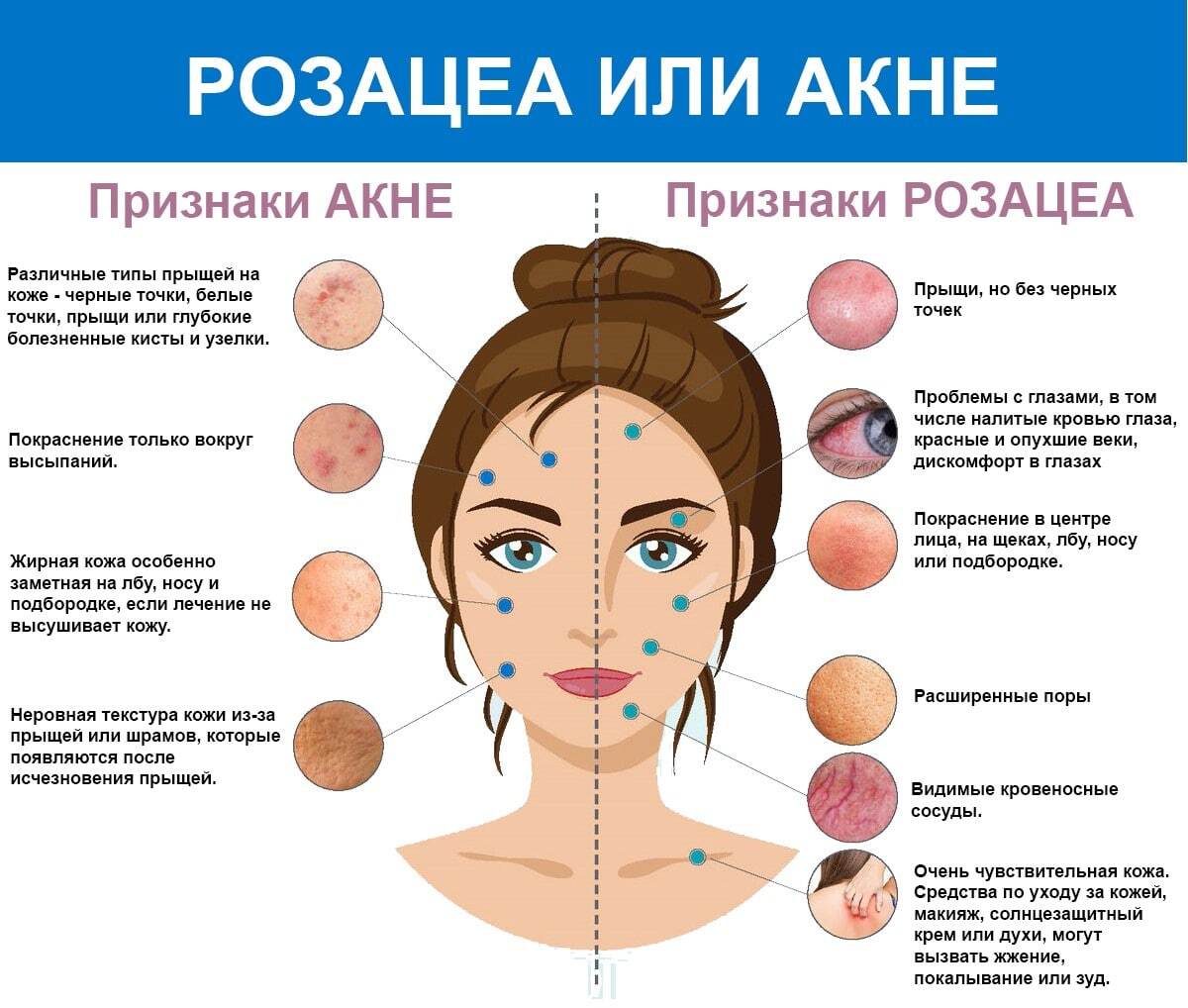
Основные клинические проявления розацеа:
1. Эритема (стойкое покраснение кожи)
Это первый и самый частый симптом розацеа. Сосуды кожи реагируют расширением, из-за чего появляется покраснение — сначала кратковременное, затем сохраняющееся всё дольше.
Постепенно эритема становится постоянной, приобретает бордовый или синюшный оттенок. Чаще всего затрагиваются щёки, нос, подбородок и центральная часть лба.
2. Папулы (узелковые элементы)
На фоне покраснения появляются воспалённые плотные узелки диаметром до 3–6 мм. Они могут сопровождаться жжением, стянутостью кожи и зудом. В некоторых случаях зона поражения отекает, возникает ощущение дискомфорта.
3. Пустулы (гнойнички)
Если воспалительный процесс прогрессирует, папулы могут трансформироваться в пустулы — узелки с гнойным содержимым. Внешне они напоминают акне, но при розацеа себовыделение обычно не повышено. Пустулы могут появляться не только на лице, но и на коже головы.
4. Телеангиэктазии (сосудистая сетка)
Расширенные поверхностные сосуды формируют заметную сетку или «звёздочки» на коже. Чаще всего они локализуются в области крыльев носа и щёк. Со временем сосудистый рисунок становится выраженнее и заметнее.
5. Ринофима (шишковидные изменения кожи носа)
Характерна преимущественно для мужчин на поздних стадиях заболевания. Кожа утолщается, появляются бугристость, разрастание тканевых структур, увеличиваются поры. Нос становится плотным и деформированным.
Это первый и самый частый симптом розацеа. Сосуды кожи реагируют расширением, из-за чего появляется покраснение — сначала кратковременное, затем сохраняющееся всё дольше.
Постепенно эритема становится постоянной, приобретает бордовый или синюшный оттенок. Чаще всего затрагиваются щёки, нос, подбородок и центральная часть лба.
2. Папулы (узелковые элементы)
На фоне покраснения появляются воспалённые плотные узелки диаметром до 3–6 мм. Они могут сопровождаться жжением, стянутостью кожи и зудом. В некоторых случаях зона поражения отекает, возникает ощущение дискомфорта.
3. Пустулы (гнойнички)
Если воспалительный процесс прогрессирует, папулы могут трансформироваться в пустулы — узелки с гнойным содержимым. Внешне они напоминают акне, но при розацеа себовыделение обычно не повышено. Пустулы могут появляться не только на лице, но и на коже головы.
4. Телеангиэктазии (сосудистая сетка)
Расширенные поверхностные сосуды формируют заметную сетку или «звёздочки» на коже. Чаще всего они локализуются в области крыльев носа и щёк. Со временем сосудистый рисунок становится выраженнее и заметнее.
5. Ринофима (шишковидные изменения кожи носа)
Характерна преимущественно для мужчин на поздних стадиях заболевания. Кожа утолщается, появляются бугристость, разрастание тканевых структур, увеличиваются поры. Нос становится плотным и деформированным.
При отсутствии лечения симптомы нарастают, воспаление усиливается, а сосудистые изменения становятся стойкими. Поэтому важно не откладывать обращение к дерматологу и начать терапию на раннем этапе.
Как лечить розацеа на лице у женщин?
Лечение розацеа — это всегда комплексный и поэтапный процесс. Главная задача врача — не только убрать видимые проявления заболевания, но и стабилизировать состояние кожи, предотвратить рецидивы и прогрессирование воспаления.
Перед назначением терапии врач проводит подробную диагностику, так как у каждого пациента заболевание может проявляться по-разному.
Диагностика перед лечением розацеа включает:
Осмотр дерматолога с дерматоскопией.
Соскоб на демодекс.
Посев содержимого пустул (при воспалительных элементах).
Анализы крови.
УЗИ мягких тканей лица и допплерография сосудов (по показаниям).
- Специалист оценивает характер эритемы и воспаления:
- неустойчивая или постоянная гиперемия,
- наличие телеангиэктазий (сосудистой сетки),
- папуло-пустулёзные элементы,
- признаки утолщения тканей (ринофима).
Соскоб на демодекс.
- Позволяет исключить демодекоз, который часто сопровождает розацеа и может усиливать воспаление.
Посев содержимого пустул (при воспалительных элементах).
- Это важно для определения вторичной бактериальной инфекции и подбора антисептической или антибактериальной терапии.
Анализы крови.
- Помогают исключить системные воспалительные процессы, аутоиммунные заболевания, патологии соединительной ткани.
УЗИ мягких тканей лица и допплерография сосудов (по показаниям).
- Используются в сложных случаях для оценки состояния сосудов и глубинных структур кожи.
Такая диагностика необходима, чтобы определить стадию розацеа, выявить провоцирующие факторы и составить персональный план лечения. Самолечение кремами «от покраснения» или антибиотиками без назначения врача нередко усугубляет течение заболевания.
Чем лечить розацеа на начальной стадии?
На ранних стадиях развития розацеа крайне важно не только устранить внешние проявления заболевания, но и выявить внутренние причины, которые провоцируют обострения. Заболевание часто имеет системный характер, поэтому лечение начинают с выявления сопутствующих нарушений организма.
Первый этап – комплексная диагностика и коррекция сопутствующих состояний:
- эндокринные нарушения (патологии щитовидной железы, надпочечников, инсулинорезистентность);
- заболевания желудочно-кишечного тракта (дисбактериоз, гастрит, рефлюкс, синдром раздражённого кишечника);
- сосудистые патологии;
- дерматологические инфекции (демодекоз);
- хронические очаги воспаления.
Поэтому пациентам на старте лечения рекомендуют консультации профильных специалистов: эндокринолога, гастроэнтеролога, кардиолога, офтальмолога (при подозрении на офтальморозацеа) и дерматолога-косметолога. Такой подход помогает стабилизировать кожу и снизить частоту рецидивов.
Медикаментозное лечение розацеа
Основу терапии составляет индивидуально подобранный протокол, который назначается дерматологом после диагностики. Разнообразие клинических проявлений розацеа требует системного и местного воздействия.
Основные группы препаратов:
- Системные и топические антибиотики
- Назначаются при папуло-пустулёзной форме розацеа. Применяют метронидазол, азелаиновую кислоту, доксициклин в малых дозах с противовоспалительным эффектом. Курс и дозировки определяются врачом индивидуально.
- Ангиопротекторы и сосудистые препараты
- Применяются для укрепления сосудистой стенки и уменьшения эритемы. Курсы ограничены по времени и подбираются с учётом состояния сосудистой системы.
- Противовоспалительные гели и кремы
- Азелаиновая кислота, метронидазол, ивермектин помогают уменьшить воспаление, покраснение, жжение и чувствительность кожи.
- Топические ретиноиды
- Используются с осторожностью при выраженной сухости и чувствительности кожи. Улучшают обновление клеток, уменьшают воспаление и улучшают текстуру кожи.
- Седативные и противозудные средства
- Назначаются при выраженном дискомфорте, нарушении сна и стрессовых триггерах обострения.
При необходимости врач дополняет схему терапии цинковой или ихтиоловой мазью, антисептическими растворами (борная кислота, хлоргексидин, мирамистин), а также дерматологическими сыворотками с аминокислотами, маслами и гиалуроновой кислотой для восстановления кожного барьера.
Диета при розацеа: что можно и что нельзя?
Питание — один из ключевых факторов, влияющих на течение розацеа. Диетологическая коррекция не является единственным методом лечения, но обязательно включается в комплексную терапию, так как помогает снизить выраженность воспаления, уменьшить эритему и предотвратить обострения.
Продукты, которые необходимо исключить при розацеа на лице:
- жирное красное мясо (свинина, баранина) и переработанные мясные продукты (колбасы, бекон, сосиски);
- копчёности, маринады;
- соусы промышленного производства (майонез, кетчуп, терияки, барбекю);
- блюда с высоким содержанием насыщенных жиров;
- алкоголь (особенно красное вино и крепкие напитки);
- газированные и энергетические напитки, пакетированные соки;
- кофе и крепкий чёрный чай;
- острые блюда, специи, пряности (перец чили, имбирь, куркума в избытке);
- шоколад и продукты с высоким содержанием сахара.
Эти продукты усиливают приток крови к коже и провоцируют расширение сосудов, что приводит к усилению покраснений и формированию сосудистого рисунка.
Что следует ограничить?
Некоторые продукты могут быть полезны в умеренных количествах, но при розацеа важно контролировать их употребление:
- бобовые — могут провоцировать вздутие и воспалительные реакции кишечника;
- томаты — содержат тирамин, который усиливает сосудистые реакции;
- цитрусовые — могут вызывать покраснение кожи;
- кисломолочные продукты — часто повышают уровень гистамина;
- ягоды и орехи — допустимы, но в ограниченном количестве при склонности к пищевым реакциям.
Чрезмерное употребление продуктов, повышающих уровень гистамина, может привести к обострению розацеа: появлению новых пятен, зуда, ощущения жара на лице.
Полезные рекомендации по питанию при розацеа
- Включайте в рацион нежирные сорта белка: индейку, курицу, белую рыбу.
- Употребляйте продукты с низким гликемическим индексом: киноа, гречка, овсянка.
- Добавляйте продукты, богатые омега-3 жирными кислотами: лосось, скумбрия, льняное масло.
- Делайте акцент на овощах нейтральных оттенков: брокколи, кабачки, огурцы, цветная капуста.
- Пейте достаточно воды для поддержания гидробаланса кожи.
При розацеа часто выявляются дефициты железа, ферритина, витамина D, витаминов группы B и магния. Поэтому рекомендуется регулярно сдавать анализы и восполнять дефициты с помощью корректного питания или витаминно-минеральных комплексов по назначению врача. Это помогает укрепить сосудистую стенку, снизить воспаление и повысить устойчивость кожи к внешним триггерам.
Современные методы лечения розацеа
Лечение розацеа требует деликатного и продуманного подхода. Заболевание имеет хронический характер, и единственной универсальной методики не существует — терапия всегда подбирается индивидуально после очной консультации с дерматологом. В Blvck Clinic применяются современные методы коррекции, направленные одновременно на снижение воспаления, укрепление сосудистой стенки, восстановление кожного барьера и профилактику рецидивов.

*промежучточный результат лечение розацеа в Blvck Clinic с использованием процедуры BBL
Плазмотерапия (PRP)
Плазмотерапия — метод биостимуляции, основанный на введении собственной тромбоцитарной плазмы пациента. Этот подход активирует процессы восстановления кожи, улучшает микроциркуляцию и укрепляет сосудистую стенку, что особенно важно при розацеа, сопровождающейся эритемой и сосудистой сеткой.
Преимущества метода:
- уменьшение воспаления и гиперемии;
- укрепление капилляров;
- восстановление кожного барьера;
- повышение эластичности и плотности кожи;
- биосовместимость и отсутствие риска аллергии.
Курс — 5–7 процедур с интервалом 7–10 дней.
Мезотерапия
Мезотерапия используется как вспомогательный этап при лечении розацеа, особенно в случаях, когда кожа истончена, обезвожена и склонна к раздражению. Подбираются индивидуальные терапевтические коктейли, включающие витамины группы B, антиоксиданты, аминокислоты, органический кремний и сосудоукрепляющие компоненты.
Результат курса:
- снижение чувствительности кожи;
- восстановление гидролипидного баланса;
- укрепление сосудов;
- уменьшение покраснения;
- улучшение тонуса и текстуры кожи.
Курс — 6–8 процедур с интервалом 7 дней.
Световая терапия BBL (BroadBand Light)
BBL — один из наиболее эффективных методов лечения сосудистых проявлений розацеа. Технология направленно воздействует на расширенные капилляры, устраняет хроническую эритему и купероз, снижает активность воспаления и выравнивает тон кожи.
Почему BBL подходит при розацеа:
- уменьшает стойкое покраснение и сосудистую сетку;
- подавляет воспалительный процесс;
- улучшает качество кожи;
- подходит для чувствительной кожи;
- не требует длительной реабилитации.
Для пациентов с розацеа идеален протокол BBL Forever Young, воздействующий мягко, но эффективно, с постепенным накопительным эффектом.
Курс — 3–5 процедур с интервалом 2–4 недели.
Профилактика обострений розацеа
Розацеа относится к хроническим дерматологическим заболеваниям с периодами ремиссий и обострений. Даже при стабильном состоянии важно соблюдать меры профилактики, чтобы контролировать сосудистую реактивность и не допускать прогрессирования заболевания.
Рекомендации по образу жизни и уходу:
- Коррекция питания. Ограничьте острые, пряные, копченые и горячие блюда — они усиливают приток крови и провоцируют приливы. Предпочтительны блюда в тёплом виде, с минимальным количеством соли и сахара.
- Отказ от триггеров. Исключите алкоголь, энергетические напитки, газировку и продукты с высоким содержанием гистамина (красное вино, шоколад, выдержанные сыры, томаты), так как они усиливают сосудистую реакцию кожи.
- Контроль температуры окружающей среды. Избегайте резких перепадов температуры, перегрева и переохлаждения. В помещении поддерживайте комфортную влажность воздуха (40–60%), чтобы не пересушивать кожу.
- Деликатный домашний уход. Используйте средства для чувствительной кожи без спирта, кислот, ментола и отдушек. Кожа с розацеа требует восстановления кожного барьера — подойдут препараты с ниацинамидом, пантенолом, церамидами.
- Защита от УФ-излучения. SPF — обязательный этап ухода круглый год. Фотопротекция снижает выраженность эритемы и риск появления телеангиэктазий.
- Отказ от агрессивных процедур. Исключите механические чистки, интенсивные пилинги, травматичные аппаратные методики. Все процедуры должны быть одобрены дерматологом.
- Контроль стресса. Эмоциональное напряжение усиливает вазомоторные реакции и может вызывать обострения. Рекомендуется нормализация режима сна и умеренная физическая активность.
При первых признаках обострения важно не заниматься самолечением. Терапия подбирается индивидуально после очной консультации. В Blvck Clinic мы используем комплексный подход — сочетание медикаментозной терапии, профессионального ухода и современных процедур (плазмотерапия, мезотерапия, фототерапия BBL), что позволяет не только купировать проявления розацеа, но и улучшить качество кожи.












